- Современное оборудование для диагностики и лечения
- Широкий спектр услуг в области дерматологии
- Работа по принципам доказательной медицины
- Комфортные условия и удобное расположение клиник
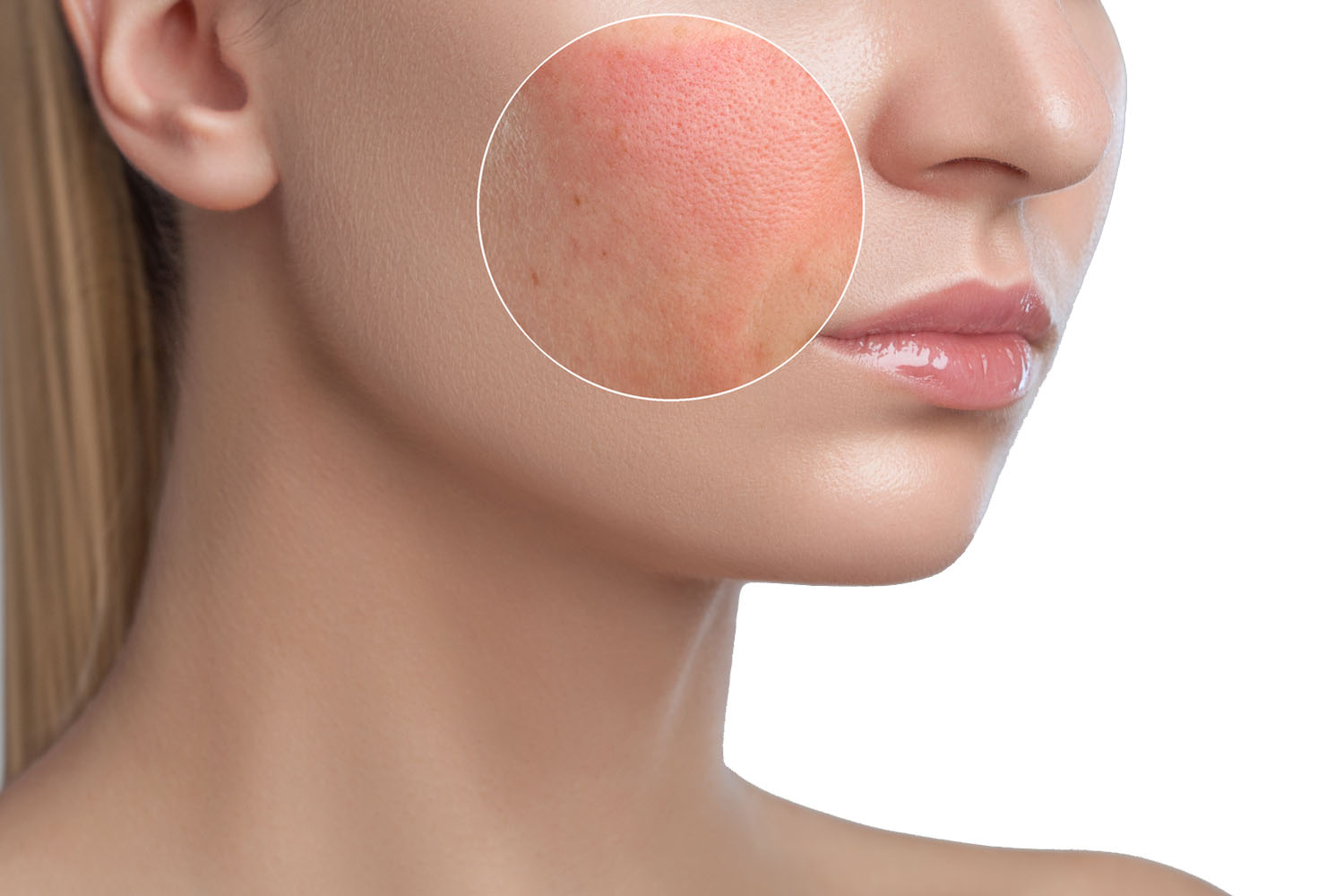
Покраснение кожи — это изменение естественного цвета, вызванное усиленным кровенаполнением тканей или воспалительными процессами. Оно может быть как временным явлением, так и симптомом различных заболеваний. Чаще всего покраснение возникает в областях, подверженных внешним воздействиям, например, на лице и руках.
Данный симптом может сопровождаться ощущением жара, зудом, шелушением или даже болевыми ощущениями. Причины появления покраснений разнообразны: от реакций на изменения температуры до нарушений работы сосудов или воспалительных процессов в коже.
В
Обращение в
Виды, типы и стадии покраснения кожи
Покраснения кожи можно классифицировать в зависимости от причин, механизма возникновения и клинической картины.
По причинам возникновения:
Физиологические:- реакция на воздействие физических факторов — холод, тепло, УФ (солнечная, ультрафиолетовая эритема), тепловая (ожоговая), холодовая;
- эмоциональные реакции (стресс, стыд, радость).
Патологические:
- воспалительные процессы (например, дерматит, экзема);
- аллергические реакции (контактные, пищевые);
- нарушения сосудистой системы (например, розацеа, купероз).
По механизму:
- острые — реакция на раздражитель, как правило, быстро исчезает после его устранения.
- хронические — связаны с постоянными нарушениями или заболеваниями.
По локализации:
- на лице — характерно для заболеваний, таких как акне, розацеа, аллергические реакции.
- на руках — часто связано с дерматитом, контактной аллергией.
на других участках кожи — покраснение может быть вызвано как системными заболеваниями, так и возникать вследствие дерматитов и аллергии.
Эритемы принято делить на активные и пассивные.
- Активные (воспалительные) эритемы возникают резко. Их вызывает усиленный приток артериальной крови при воспалении, аллергии или после физического воздействия.
- Пассивные (застойные) формы развиваются из-за замедления оттока венозной крови. Они имеют синюшный оттенок и часто сопровождают сердечную недостаточность или глубокие тромбозы.
Классификация по происхождению:
- инфекционные — реакция на вирусы или бактерии.
- неинфекционные — обширная группа. Сюда входит токсическая эритема новорожденных, эмоциональная (при стрессе) и узловатая эритема с болезненными уплотнениями на голенях.
Среди редких форм выделяют:
- кольцевидную эритему — образует на коже характерные дуги и кольца.
- болезнь Лейна, или эритему ладоней — врожденная, наследственная форма, проявляется стойким симметричным покраснением.
Причины и факторы риска
Покраснение или эритема – это не болезнь, а симптом, который говорит о расширении капилляров. Появление покраснений кожи связано с воздействием множества внутренних и внешних факторов. Определение причины — это 90% успеха в разработке эффективной и безопасной стратегии лечения.
Основные причины:
Аллергические реакции – кожа реагирует на прямой контакт с аллергеном или раздражителем, запуская воспалительный процесс:
- аллергический контактный дерматит – возникает через несколько часов или дней после контакта (косметика, металлы, латекс);
- раздражающий контактный дерматит – возникает сразу при воздействии агрессивных веществ (химикаты, щелочи, кислоты);
- пищевая аллергия или непереносимость отдельных продуктов.
Инфекционные заболевания:
- вирусные (герпес, корь);
- бактериальные (стрептодермия, рожистое воспаление);
- грибковые инфекции (дерматофитии, кандидоз).
Сосудистые нарушения – связаны с врожденной или приобретенной хрупкостью и нестабильностью работы поверхностных капилляров:
- купероз;
- розацеа.
Дерматологические заболевания:
- атопический дерматит;
- экзема;
- псориаз;
- себорейный дерматит;
- периоральный дерматит.
Аутоиммунные патологии — иммунная система атакует собственные клетки организма, что неизбежно отражается на коже:
- системная красная волчанка (СКВ);
- склеродермия.
Гормональные и системные изменения – колебания уровня гормонов напрямую влияют на сосудистый тонус, активность сальных желез и общие воспалительные процессы:
- подростковый возраст, нарушения работы эндокринной системы – связаны с гиперандрогенией;
- беременность;
- нарушения работы эндокринной системы.
Факторы риска:
- наследственная предрасположенность к дерматологическим заболеваниям или сосудистым нарушениям;
- сниженный иммунитет, вызванный стрессом, хроническими болезнями или недостаточным питанием;
- использование агрессивных косметических средств или препаратов без консультации с врачом.
Чтобы понимать, можно ли просто подождать или необходимо срочно обратиться к врачу, важно научиться различать физиологическую и патологическую эритему. Физиологическая эритема — кратковременный и обратимый ответ на раздражитель, в то время как патологическая свидетельствует о сбое в работе организма и требует вмешательства.
Физиологическая и патологическая эритема: отличия
Критерий: Длительность
- Физиологическое покраснение: Временное, быстро исчезает после устранения фактора-провокатора.
- Патологическое покраснение: Стойкое, длится долго, периодически обостряется без видимой причины.
Критерий: Сопутствующие симптомы
- Физиологическое покраснение: Часто отсутствуют. Возможны лишь кратковременное ощущение тепла.
- Патологическое покраснение: Зуд, жжение, боль, шелушение, образование папул, пустул, мокнутие или выраженная сухость.
Критерий: Триггеры
- Физиологическое покраснение: Физическая нагрузка, эмоции (стресс, смущение), острая пища, перепад температур, алкоголь.
- Патологическое покраснение: Аллергены, инфекции, аутоиммунные процессы, хронические заболевания кожи (розацеа, экзема), гормональные сбои.
Критерий: Локализация
- Физиологическое покраснение: Чаще диффузная, разлитая (щеки, все лицо, шея).
- Патологическое покраснение: Может быть строго очерченной, с конкретными границами, или асимметричной.
Критерий: Лечение
- Физиологическое покраснение: Не требуется. Достаточно исключить провоцирующий фактор и использовать успокаивающий уход.
- Патологическое покраснение: Требует диагностики и комплексной терапии: медикаменты (topical или системные), физиопроцедуры, коррекция образа жизни.
Критерий: Прогноз
- Физиологическое покраснение: Полностью обратимое состояние, не несет угрозы здоровью.
- Патологическое покраснение: Без лечения склонно прогрессировать, может привести к осложнениям: уплотнению кожи, вторичным инфекциям, косметическим дефектам.
Симптомы
Покраснение кожи может сопровождаться различными симптомами в зависимости от причины его появления. Важно учитывать их характер, интенсивность и локализацию для точного определения диагноза и выбора метода лечения.
Основные симптомы:
- Изменения цвета — участки кожи приобретают розовый, красный или бордовый оттенок.
- Сопутствующие ощущения — жжение, зуд, ощущение стянутости или сухости.
- Текстурные изменения — шелушение, образование трещин, появление пятен, узелков или пузырьков.
- Отечность — может быть местной или распространенной.
- Болезненные ощущения — как правило, усиливаются при прикосновении или внешних воздействиях.
Для каждого заболевания характерны свои отличительные черты эритем:
- Аллергический контактный дерматит – четко очерченное покраснение, отек, появление мелких пузырьков (везикул) и сильный зуд. Возникает спустя несколько часов или дней после контакта с аллергеном.
- Раздражающий контактный дерматит – возникает сразу, характерны жжение, боль, сухость, трещины и шелушение на фоне эритемы.
- Пищевая аллергия/непереносимость – проявления разнообразны: от крапивницы — быстро возникающих и исчезающих зудящих волдырей, до распространенного покраснения и отека.
- Бактериальные заболевания – эритема часто ярко-красная, «горячая» на ощупь с четкими границами, может сопровождаться болезненностью, отеком, гнойничками и желтоватыми корочками.
- Герпес – характерно появление сгруппированных пузырьков на гиперемированном, отечном основании; покраснение предшествует высыпаниям и сохраняется после.
- Грибковые инфекции – покраснение часто имеет кольцевидную форму с приподнятым четким краем и более светлым шелушащимся центром, сопровождается зудом.
- Купероз – проявляется в виде сеточки или отдельных тонких красных ниточек (телеангиэктазий) на крыльях носа, щеках, подбородке.
- Розацеа – хроническое заболевание со стойким центральным покраснением лица, на котором периодически появляются папулы и пустулы (розовые угри); возможно ощущение жжения и стянутости. Характерный признак — наличие «слепых», не вскрывающихся папул.
- Атопический дерматит – сильный зуд, сухость, шелушение, мокнутие и утолщение кожи (лихенификация) в местах покраснения. У детей чаще на щеках, у взрослых — в складках.
- Экзема – полиморфные проявления: на фоне эритемы одновременно можно увидеть и пузырьки, и мокнутие, и корочки, и шелушение («серозные колодцы»).
- Псориаз – четко отграниченные бляшки интенсивно-розового или красного цвета, покрытые плотными серебристо-белыми чешуйками. При поскабливании проявляются феномены «стеаринового пятна», «терминальной пленки» и «кровяной росы».
- Системная красная волчанка (СКВ) — классическим проявлением является сыпь на скулах в форме «бабочки» — яркая эритема с отеком, часто усиливающаяся на солнце.
- Себорейный дерматит – покраснение и желтоватое жирное шелушение в зонах с большим количеством сальных желез: носогубные складки, волосистая часть головы, брови, за ушами.
- Склеродермия – в начале может наблюдаться диффузный отек и покраснение с последующим уплотнением кожи и атрофией; характерно исчезновение кожного рисунка.
- Нарушения работы эндокринной системы – проявляются стойким красным фоном и отдельными воспалительными элементами (акне).
Симптоматика может варьироваться от легких форм до выраженных проявлений, которые значительно влияют на качество жизни. В
Диагностика
Точная диагностика играет ключевую роль в определении причины покраснения кожи и разработке эффективного плана лечения. В
Основные методы диагностики:
- Сбор анамнеза. Проводится оценка характера и длительности покраснений. Также, задавая точечные вопросы, врач анализирует возможные провоцирующие факторы (аллергены, стрессы, питание).
- Осмотр кожи. Проводится визуальная оценка состояния кожи и сосудистого рисунка. Лампой Вуда подсвечивают участки, пораженные некоторыми видами лишая и бактериями.
- Дерматоскопия. Врач изучает пораженный участок под многократным увеличением. Метод помогает оценить состояние сосудов, исключить розацеа и демодекоз.
- Лабораторные исследования. Могут назначаться анализы крови для выявления признаков воспаления, аллергических реакций или инфекций. Также по показаниям проводится исследование уровня гормонов и иммунных показателей:
- АСЛ-О (антистрептолизин-О) подтверждает стрептококковую природу инфекции (например, при рожистом воспалении);
- С-реактивный белок и СОЭ указывают на активный воспалительный процесс;
- соскоб с микроскопией и ПЦР-диагностика идентифицируют грибковые и бактериальные инфекции, а также вирусы (герпес);
- биопсия кожи — «золотой стандарт» для подтверждения аутоиммунных (СКВ) или хронических (псориаз) заболеваний.
- Аллергологические тесты:
- Общий IgE и специфические иммуноглобулины выявляют аллергическую настроенность организма;
- аллергопробы (скарификационные или патч-тесты) точно определяют триггер контактного дерматита.
Чтобы точно найти и устранить причину проблемы, врачи следуют определенному алгоритму обследования:
- Первичный прием со сбором анамнеза и дерматоскопией;
- Базовые анализы: ОАК, IgE, СОЭ, СРБ;
- Уточняющая диагностика — по итогам первого этапа врач назначает узконаправленные исследования: аллергопробы, ПЦР, анализ на АСЛ-О или биопсию.
Лечение покраснений кожи
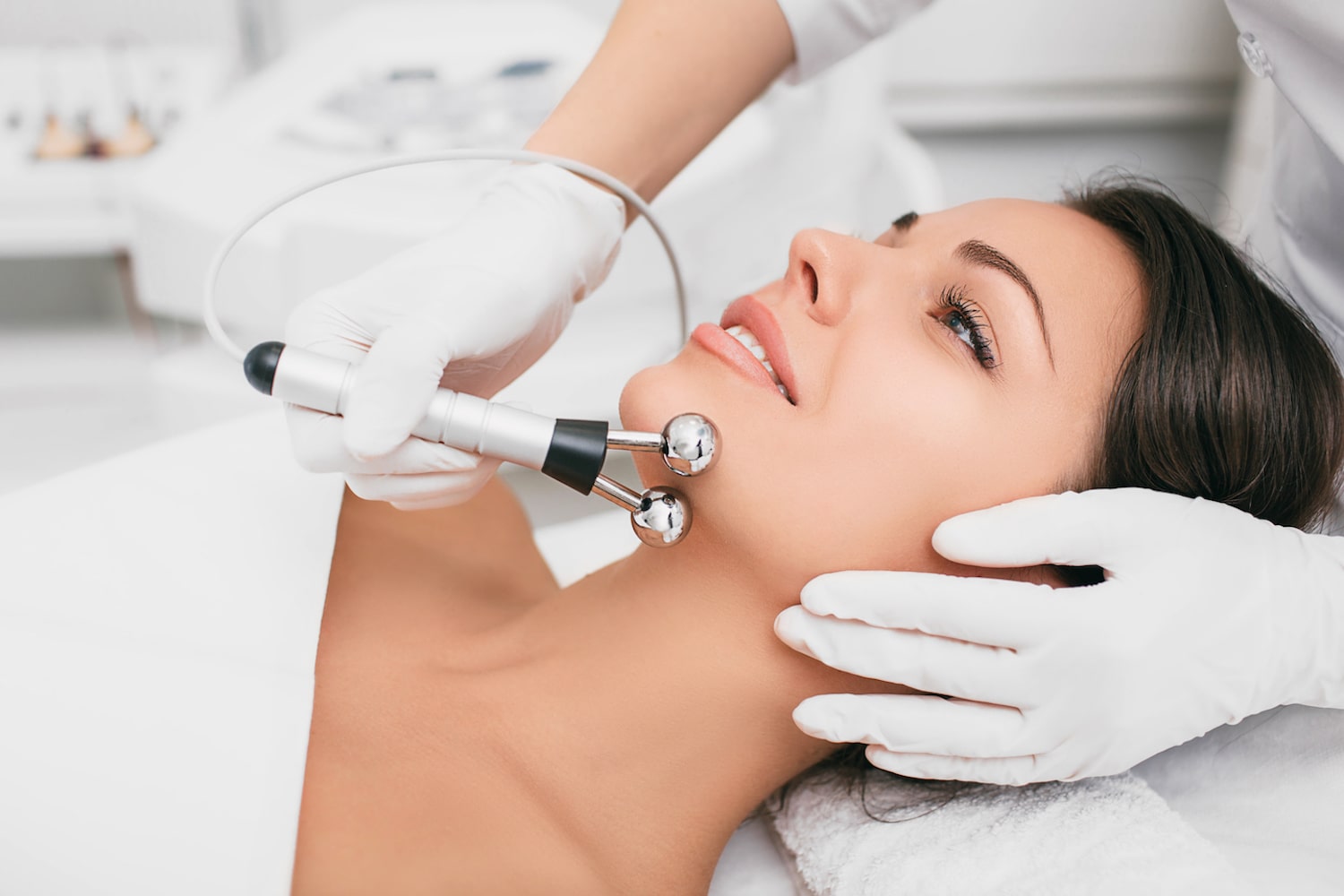
Лечение покраснений кожи зависит от причины их появления, степени выраженности и сопутствующих симптомов. В
ОН КЛИНИК применяется индивидуальный подход, основанный на принципах доказательной медицины, что позволяет достичь устойчивых результатов.Основные методы лечения:
- Медикаментозная терапия.
- Противовоспалительные средства для уменьшения отека и покраснения.
- Антигистаминные препараты при аллергических реакциях.
- Антибиотики или противогрибковые средства при инфекционных заболеваниях.
- Косметологические процедуры.
- Аппаратные методики (при куперозе, стойкой эритеме):
- IPL-терапия (фотоомоложение) – широкополосный импульсный свет коагулирует расширенные сосуды;
- лазеры на красителях (PDL) и Nd:YAG – селективно воздействуют на гемоглобин, избирательно «запаивая» капилляры. Это золотой стандарт для сосудистых патологий.
- Плазмотерапия (PRP) – инъекции обогащенной тромбоцитами плазмы стимулируют регенерацию, укрепляют сосуды и уменьшают воспаление.
- Процедуры для восстановления барьера – безинъекционная мезотерапия с гиалуроновой кислотой, церамидами и пептидами для интенсивного увлажнения и укрепления кожи.
- Аппаратные методики (при куперозе, стойкой эритеме):
- Физиотерапия.
- Микротоковая терапия для улучшения микроциркуляции крови.
- Ультразвуковая терапия для уменьшения воспаления и укрепления сосудов.
- Коррекция образа жизни.
- Исключение провоцирующих факторов (например, агрессивной косметики).
- Регулярное использование защитных средств от ультрафиолета и температурного воздействия.
- Коррекция питания и исключение потенциальных аллергенов.
Осложнения
Отсутствие своевременного и адекватного лечения при стойкой эритеме трансформирует временную проблему в серьезный эстетический и медицинский дефект. Хроническое воспаление запускает каскад патологических процессов, которые приводят к необратимым изменениям структуры кожи, значительно снижая качество жизни пациента.
Самые частые осложнения:
- Необратимые сосудистые изменения (телеангиэктазии). Хроническое расширение капилляров приводит к потере ими эластичности и способности к сокращению. Без вмешательства лазерными технологиями (PDL, Nd:YAG) сетка из расширенных сосудов становится постоянной, требуя регулярных и дорогостоящих процедур для коррекции.
- Структурные изменения кожи. Лихенификация — прямое следствие постоянного трения и расчесов. Кожа утолщается, становится грубой и плотной на ощупь. Этот процесс связан с гиперплазией (утолщением) эпидермиса и требует длительной терапии топическими ретиноидами и кортикостероидами для обратного развития.
- Вторичные инфекции. Поврежденный кожный барьер — открытые ворота для патогенов. До 90% участков кожи при тяжелой экземе колонизированы золотистым стафилококком (S. aureus), что в 40–60% случаев приводит к развитию пиодермии (гнойного воспаления), требующей системной антибиотикотерапии. (Weidinger S., Atopic dermatitis, 2016)
- Психосоциальные последствия и снижение качества жизни. Исследования с использованием индекса качества жизни (DLQI) показывают, что пациенты с розацеа и атопическим дерматитом испытывают сопоставимый психологический дистресс с пациентами, страдающими стенокардией или диабетом. Развиваются социальная тревожность, избегающее поведение, депрессивные состояния.
Отдаленные последствия наиболее распространенных патологий, связанных с эритемами, представлены ниже:
- Розацеа — формирование стойкой сосудистой сетки и утолщение кожи (ринофима).
- Атопический дерматит — хронические рецидивы, утолщение и пигментация кожи.
- Экзема — вторичные бактериальные инфекции и лихенификация.
- Псориаз — артропатия, поражение ногтей, системное воспаление.
- Системная красная волчанка — повреждение сосудов, суставов и внутренних органов.
Разновидности эритем и их потенциальные осложнения
- Купероз / Розацеа. Стойкие телеангиэктазии (до 98% случаев при розацеа средней тяжести), папулопустулезная стадия розацеа (появление прыщей и гнойничков), ринофима (утолщение кожи носа преимущественно у мужчин — до 5–10% случаев), офтальморозацеа (сухость глаз, блефарит — до 50% пациентов).
- Атопический дерматит / Экзема. Лихенификация (стойкое утолщение кожи, усиление кожного рисунка), бактериальные инфекции (Staph. aureus — до 90% пораженных участков), вирусные инфекции (экзема, герпес), поствоспалительная гипер- и гипопигментация. Постоянный зуд приводит к нарушениям сна и повышает риск тревожных расстройств.
- Контактный и аллергический дерматит. Переход в хроническую форму, экзематизация, постоянная сухость и шелушение, присоединение контактной крапивницы. Хронический зуд значительно снижает продуктивность и качество жизни.
- Поствоспалительная эритема (ПВЭ). Длительная персистенция покраснения (от месяцев до лет), трансформация в стойкую пигментацию. ПВЭ может сохраняться значительно дольше, чем постакне-пигментация, особенно у пациентов со светлым фенотипом кожи.
Профилактика покраснения кожи
Профилактика покраснений кожи включает меры по защите кожи от внешних воздействий, поддержание ее здоровья и предотвращение обострения хронических заболеваний. В
ОН КЛИНИК врачи разрабатывают индивидуальные рекомендации, позволяющие снизить риск возникновения и прогрессирования проблемы.Основные профилактические меры:
- Правильный ежедневный уход за кожей:
- использование гипоаллергенной косметики, подходящей для типа кожи;
- целенаправленный уход – используйте средства с компонентами, укрепляющими сосудистую стенку и снижающими гиперреактивность:
- ниацинамид (4–5%) — улучшает барьерную функцию кожи и снижает покраснение (исследование в International Journal of Dermatology);
- экстракт центеллы азиатской и рутин — стабилизируют капилляры;
- ликохалкон А — мощный антиоксидант и противовоспалительный компонент, немедленно успокаивающий кожу.
- Защита от внешних факторов:
- ежедневное применение средств с широким спектром защиты (UVA/UVB) и SPF 30–50. Исследования показывают, что постоянное применение SPF 30+ снижает риск появления телеангиэктазий и усугубления розацеа на 40–60% (исследование в журнале Journal of the American Academy of Dermatology);
- защита кожи в условиях холода и ветра: кремы с плотной текстурой, защитные кремы с силиконами (диметикон, циклометикон), которые создают инертный барьер, предотвращая трансэпидермальную потерю влаги и спазм сосудов.
- Здоровый образ жизни:
- сбалансированное питание с достаточным количеством витаминов и микроэлементов. Ограничьте продукты-триггеры, вызывающие вазодилатацию: острую пищу (капсаицин), горячие напитки, выдержанные сыры, красное вино, продукты с гистаминами;
- ограничение употребления алкоголя и исключение курения. Курение приводит к хронической гипоксии и ломкости капилляров. Алкоголь вызывает стойкое расширение сосудов.
- Профилактика аллергий:
- избегание контакта с потенциальными аллергенами, агрессивными моющими средствами;
- при склонности к аллергическим реакциям — консультации с аллергологом;
- профилактика аллергического контактного дерматита: исключите потенциальные раздражители – спирты, отдушки, некоторые эфирные масла (мята, ментол). При склонности к аллергии предпочтение отдавайте средствам с маркировкой «гипоаллергенно» (hypoallergenic) и «протестировано под дерматологическим контролем».
Следование этим рекомендациям помогает сохранить здоровье кожи, предотвратить повторное появление проблемы и снизить вероятность осложнений.
Преимущества обращения в
ОН КЛИНИК - В
ОН КЛИНИК ведут прием дерматологи и косметологи с многолетним опытом. - У нас применяются проверенные и эффективные методы лечения, основанные на принципах доказательной медицины.
- Прием врача сопровождается детальным анализом состояния кожи и подбором персонализированной программы лечения.
- Прием проводится в уютной атмосфере, что делает процесс диагностики и лечения максимально удобным и комфортным.
Список использованной литературы
- Клинические рекомендации Минздрава РФ. "Эритемы", 2025. https://cr.minzdrav.gov.ru/view-cr/930_1
- Дебольская Ю. Эстетическая косметология: учебное пособие. М.: Феникс, 2020.
- Косметическая дерматология. Принципы и практика / Бауманн Лесли. Пер. с англ, 2022.
- Аюпова К. Р., Юсупова Л. А. Современное состояние проблемы розацеа // ЛВ. 2022. № 5–6. URL: https://cyberleninka.ru/article/n/sovremennoe-sostoyanie-problemy-rozatsea
- Клинические рекомендации Минздрава РФ. Диагностика и лечение хронических дерматозов. Москва, 2021.
Часто задаваемые вопросы
1. Какие причины могут вызвать покраснение кожи?
Покраснение кожи может быть вызвано аллергическими реакциями, воспалительными процессами, сосудистыми нарушениями, инфекциями или воздействием внешних факторов, таких как ультрафиолетовое излучение или холод.2. Какие методы лечения применяются для устранения покраснений кожи?
ВОН КЛИНИК используются медикаментозная терапия, лазерное лечение, физиотерапия и косметологические процедуры. План лечения разрабатывается индивидуально на основе результатов диагностики.3. Какие осложнения может вызвать игнорирование проблемы?
При отсутствии лечения возможны хронизация процесса, появление сосудистого рисунка, гиперпигментация, воспаления и ухудшение общего состояния кожи.4. Как отличить аллергическую эритему от инфекционной по анализам?
При аллергии в анализе крови часто повышены эозинофилы и общий иммуноглобулин Е (IgE). Если же причина в инфекции, ПЦР-диагностика или посев выявят конкретного возбудителя — вирус или бактерию.5. Можно ли загорать при куперозе?
Ультрафиолет — главный провокатор хрупкости сосудов. Загар противопоказан. Единственное решение — ежедневное использование физического (минерального) солнцезащитного фильтра с SPF 50, который блокирует лучи и охлаждает кожу.6. Почему покраснение не проходит месяцами?
Скорее всего, вы имеете дело с хроническим состоянием. Временные реакции уходят с устранением причины, а стойкая эритема часто говорит о внутреннем процессе: розацеа, купероз или аутоиммунное заболевание требуют системной диагностики и лечения.7. Как быстро снизить покраснение после неудачной косметики?
Прекратите контакт, умойтесь прохладной водой или термальной водой с высоким содержанием селена — она успокаивает и восстанавливает кожный барьер. Дальнейший уход — только минимальный и с противовоспалительными компонентами.8. Правда ли, что красное вино усиливает красноту лица?
Да. Танины и гистамины в выдержанном красном вине — мощные вазодилататоры. Они расслабляют стенки сосудов, вызывая резкий прилив крови. При склонности к эритеме стоит избегать не только его, но и всего, что расширяет сосуды: острой пищи, горячих напитков, сауны.9. Может ли стресс быть единственной причиной внезапного покраснения?
Да, и это частая история. Сильная эмоция запускает выброс кортизола и адреналина, что молниеносно увеличивает приток крови к лицу. Если краснота проходит за несколько минут — это чистая физиология. Если задерживается на часах, стресс лишь спусковой крючок для скрытой проблемы вроде розацеа.





